Medical Information診療案内
診療実績
血液・腫瘍内科病棟(東14階病棟)では、久留米大学医学部内科学講座血液・腫瘍内科部門の医師が患者さんを受け持って診療しております。急性白血病、悪性リンパ腫、多発性骨髄腫、などの造血器悪性腫瘍、および再生不良性貧血などの骨髄不全症候群が中心で、常時,約40人の患者さんが入院しています.
外来患者数
- (人/年)
- 2014年
- 2015年
- 2016年
- 2017年
- 2018年
- 2019年(※1)
- 新患(総数)
- 672
- 676
- 588
- 671
- 661
- 447
- 急性骨髄性白血病
- 15
- 22
- 12
- 15
- 18
- 8
- 急性リンパ球性白血病
- 3
- 6
- 5
- 3
- 0
- 4
- 骨髄異形成症候群
- 30
- 26
- 24
- 13
- 15
- 5
- 骨髄増殖性腫瘍
- 18
- 29
- 20
- 29
- 8
- 11
- 非ホジキンリンパ腫
- 112
- 114
- 120
- 143
- 160
- 90
- ホジキンリンパ腫
- 8
- 5
- 3
- 5
- 12
- 8
- 成人T細胞白血病リンパ腫
- 13
- 7
- 4
- 15
- 7
- 6
- 多発性骨髄腫(※2)
- 59
- 51
- 33
- 40
- 35
- 21
- 骨髄不全症候群
- 5
- 7
- 6
- 6
- 5
- 3
- その他の白血球疾患
- 46
- 71
- 83
- 91
- 100
- 72
- 赤血球疾患
- 94
- 71
- 87
- 81
- 77
- 56
- 血小板疾患
- 47
- 40
- 33
- 45
- 47
- 37
- 血栓・止血疾患
- 37
- 50
- 43
- 44
- 45
- 12
- ドナー
- 19
- 24
- 22
- 24
- 9
- 11
- その他
- 166
- 153
- 93
- 117
- 123
- 103
※1:2019年8月31日までで集計しています。
※2:MGUSを含みます。
のべ入院患者数
- (人/年)
- 2014年
- 2015年
- 2016年
- 2017年
- 2018年
- 2019年(※1)
- 新患
- 426
- 364
- 392
- 483
- 539
- 346
- 急性骨髄性白血病
- 30
- 42
- 27
- 46
- 36
- 23
- 急性リンパ球性白血病
- 9
- 11
- 28
- 18
- 17
- 26
- 骨髄異形成症候群
- 42
- 17
- 9
- 11
- 16
- 15
- 骨髄増殖性腫瘍
- 4
- 2
- 7
- 0
- 1
- 1
- 非ホジキンリンパ腫
- 142
- 154
- 178
- 231
- 309
- 169
- ホジキンリンパ腫
- 24
- 4
- 10
- 4
- 11
- 11
- 成人T細胞白血病リンパ腫
- 11
- 6
- 6
- 26
- 14
- 11
- 多発性骨髄腫
- 79
- 53
- 65
- 63
- 62
- 47
- 骨髄不全症候群
- 8
- 5
- 5
- 5
- 4
- 2
- その他の白血球疾患
- 5
- 2
- 7
- 10
- 9
- 13
- 赤血球疾患
- 3
- 3
- 4
- 1
- 1
- 2
- 血小板疾患
- 2
- 2
- 1
- 5
- 2
- 2
- 血栓・止血疾患
- 1
- 1
- 1
- 1
- 3
- 0
- ドナー
- 11
- 12
- 18
- 20
- 9
- 10
- その他
- 55
- 50
- 26
- 42
- 45
- 24
※1:2019年8月31日までで集計しています。
化学療法症例
外来化学療法件数 約700件/年
入院化学療法件数
- 2016/8/1~2017/7/31 410件/年
- 2017/8/1~2018/7/31 463件/年
- 2018/8/1~2019/7/31 500件/年
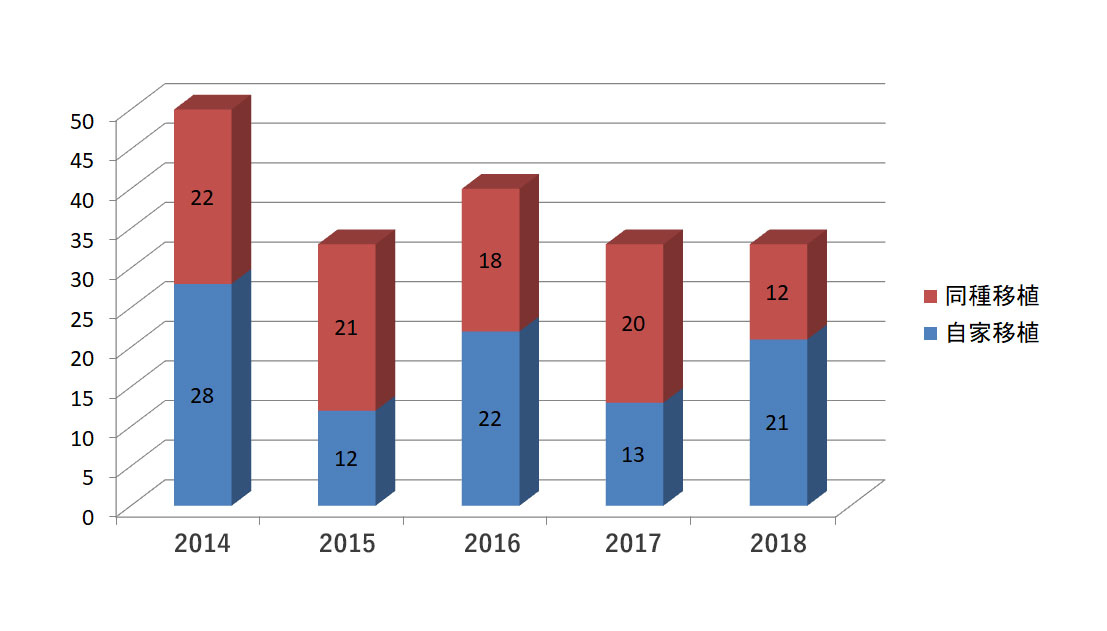
移植症例(累積移植症例数:532件)
内科領域における移植治療は、平成10年から開始し令和元年までに移植症例総数は532症例(同種移植272例、自家移植260例)になります。造血幹細胞移植は、自己末梢血幹細胞移植、同種造血幹細胞移植では、血縁ドナーからの骨髄移植および末梢血幹細胞移植、骨髄移植推進財団を介した非血縁骨髄移植、さい帯血バンクを介した非血縁臍帯血移植,PT-CY併用のHLA半合致移植(ハプロ移植)のすべてを行っています。患者さんの状況に応じて、骨髄非破壊的な前治療による同種造血幹細胞移植 いわゆるミニ移植も積極的に行っています。
- (人/年)
- 2014年
- 2015年
- 2016年
- 2017年
- 2018年
- 2019年(※1)
- 累積
- 全症例数
- 40
- 33
- 40
- 33
- 33
- 19
- 532
- 自家移植
- 28
- 12
- 22
- 13
- 21
- 10
- 260
- 同種移植
- 22
- 21
- 18
- 20
- 12
- 9
- 272
- 血縁者間末梢血幹細胞移植
- 4
- 8
- 13
- 17
- 5
- 5
- 87
- 血縁者間骨髄移植
- 1
- 0
- 0
- 0
- 0
- 0
- 18
- 非血縁者間末梢血幹細胞移植
- 1
- 0
- 0
- 0
- 0
- 0
- 2
- 非血縁者間骨髄移植
- 0
- 4
- 3
- 0
- 1
- 0
- 32
- 臍帯血移植
- 16
- 9
- 2
- 3
- 6
- 4
- 133
※1:2019年8月31日までで集計しています。
幹細胞採取実績
- (人/年)
- 2014年
- 2015年
- 2016年
- 2017年
- 2018年
- 2019年(※1)
- 累積
- 全症例数
- 43
- 26
- 42
- 36
- 34
- 19
- 200
- 自家末梢血幹細胞採取
- 32
- 14
- 24
- 15
- 25
- 11
- 121
- 同種末梢血幹細胞採取
- 5(2)※2
- 9(0)
- 17(3)
- 18(2)
- 5(1)
- 6(1)
- 60(9)
- 骨髄採取
- 6(5)
- 3(3)
- 1(1)
- 3(3)
- 4(4)
- 2(2)
- 19(18)
※1:2019年8月31日までで集計しています。
※2:()内は非血縁者間移植に対する幹細胞採取を指す。
診療時間
- 新 患
- 午前:8時30分~11時00分
- 再 来
-
午前:8時00分~11時00分 午後:12時00分~15時00分
(自動再来受付機にて)
- 休診日
- 土・日・祝日・年末年始・お盆(8月15日)
血液・腫瘍内科 外来担当医
| 曜日 | 対象疾病/診療内容 | 午前 | 午後 |
|---|---|---|---|
| 月 | 血液・腫瘍内科 初診 | 中村 剛之(助教) | |
| 血液・腫瘍内科 再診 | 長藤 宏司(教授) 中村 剛之(助教) |
岡村 孝(名誉教授) | |
| 火 | 血液・腫瘍内科 初診 | 山口 真紀(助教) | |
| 血液・腫瘍内科 再診 | 山口 真紀(助教) | ||
| 水 | 血液・腫瘍内科 初診 | 大屋 周期(助教) | |
| 血液・腫瘍内科 再診 | 長藤 宏司(教授) | ||
| 木 | 血液・腫瘍内科 初診 | 山崎 嘉孝(助教) | |
| 血液・腫瘍内科 再診 | 毛利 文彦(講師) | 毛利 文彦(講師) | |
| 金 | 血液・腫瘍内科 初診 | 山口 真紀(助教) | |
| 血液・腫瘍内科 再診 | 長藤 宏司(教授) 山口 真紀(助教) |
※近く当科へご入院されたことのある患者様で、体調不良など緊急でご相談を希望される方は、入院時に受け取られた病棟直通の連絡先をお尋ねください。(24時間対応可能)
※各診療科の診察日については、都合により変更させて頂くことがあります。
また、担当医が変更されていることや、学会等への出席のため休診させていただいている場合もありますので、事前に担当科にお問い合わせいただきますようお願い申し上げます。
主な対象疾患
急性骨髄性白血病(acute myelogenous leukemia: AML)
白血病は血液のがんです。血液の幹となる細胞から血液が育つ途中で、血液細胞が異常を起こして無秩序に増え、健康な血液が作られなくなる病気です。 異常な白血病細胞による発熱、正常な血液細胞の減少による、易感染性、発熱、倦怠感、出血傾向などが主な症状です。多くの患者さんは、発熱、血が止まらない、疲れやすい、などの症状で病院を受診し、採血結果から、正常な血液細胞の減少、異常な白血球の出現などから、白血病を疑われます。白血病の正確な診断には、採血と骨髄の検査(骨髄穿刺、骨髄生検)が必要となります。形態学的・免疫組織学的検査やフローサイトメトリー、染色体検査、遺伝子検査によって白血病の細かな分類(FAB分類、WHO分類)が行われます。
急性骨髄性白血病の治療
急性骨髄性白血病の治療は、全身にがん細胞が流れているため、手術や放射線などで治すことは困難であり、抗癌剤を用いた化学療法が基本となります。化学療法は寛解導入療法、強化療法、維持療法の三つに分けることが出来ます。
- 1.寛解導入療法
- 白血病細胞が減少し、正常の血液が回復し、顕微鏡で検査しただけでは異常が分からなくなる状態を寛解といいます。寛解状態にする治療を寛解導入療法といいます。抗癌剤投与は通常1週間です。投与後、正常造血が回復するまでに治療開始から約1ヶ月を要します。
- 2.強化療法(地固療法ともいいます)
- 寛解導入療法で寛解になったら、血液検査では一見正常化しますが、体の中には依然相当量の白血病細胞が残存しています。放置していると残存した白血病細胞は徐々に増加して臨床的な再発につながります。そこで残存した白血病細胞を0に近づける(Total cell kill)ために行う抗癌剤投与が強化療法です。寛解導入療法と同程度またはそれ以上の強力な抗癌剤投与を行います。
- 3.維持療法
- 強化療法が終了した後、維持療法を開始します。維持療法は比較的弱い抗がん剤の投与を長期間行います。急性骨髄性白血病では、維持療法が行われないことがあります。
移植治療の可能性について
当科では、自己末梢血幹細胞移植、同種造血幹細胞移植、臍帯血移植などを積極的に行っています。診断時の白血病の性質、化学療法に対する白血病の反応性などの患者さんの病気の状態に応じて、移植治療を提案する可能性があります。
急性リンパ性白血病(acute lymphocytic leukemia: ALL)
白血病は血液のがんです。血液の幹となる細胞から血液が育つ途中で、血液細胞が異常を起こして無秩序に増え、健康な血液が作られなくなる病気です。 異常な白血病細胞による発熱、正常な血液細胞の減少による、易感染性、発熱、倦怠感、出血傾向などが主な症状です。多くの患者さんは、発熱、血が止まらない、疲れやすい、などの症状で病院を受診し、採血結果から、正常な血液細胞の減少、異常な白血球の出現などから、白血病を疑われます。白血病の正確な診断には、採血と骨髄の検査(骨髄穿刺、骨髄生検)が必要となります。形態学的・免疫組織学的検査やフローサイトメトリー、染色体検査、遺伝子検査によって白血病の細かな分類(FAB分類、WHO分類)が行われます。成人急性リンパ性白血病の30~50%にフィラデルフィア染色体(Ph染色体)と名前の付いた、染色体異常が見られます。フィラデルフィア染色体によって生じるbcr-abl融合蛋白の働きを阻害する分子標的治療薬「イマチニブ」および「ダサチニブ」というお薬が、慢性骨髄性白血病、およびフィラデルフィア染色体陽性急性リンパ性白血病の治療にとても有効なことがわかりました。
急性リンパ性白血病の治療
急性リンパ性白血病の治療は、全身にがん細胞が流れているため、手術や放射線などで治すことは困難であり、抗癌剤を用いた化学療法が基本となります。化学療法は寛解導入療法、強化療法、維持療法の三つに分けることが出来ます。
- 1.寛解導入療法
- 白血病細胞が減少し、正常の血液が回復し、顕微鏡で検査しただけでは異常が分からなくなる状態を寛解といいます。寛解状態にする治療を寛解導入療法といいます。抗癌剤投与は通常1週間です。投与後、正常造血が回復するまでに治療開始から約1ヶ月を要します。
- 2.強化療法(地固療法ともいいます)
- 寛解導入療法で寛解になったら、血液検査では一見正常化しますが、体の中には依然相当量の白血病細胞が残存しています。放置していると残存した白血病細胞は徐々に増加して臨床的な再発につながります。そこで残存した白血病細胞を0に近づける(Total cell kill)ために行う抗癌剤投与が強化療法です。寛解導入療法と同程度またはそれ以上の強力な抗癌剤投与を行います。
- 3.維持療法
- 強化療法が終了した後、維持療法を開始します。維持療法は比較的弱い抗がん剤の投与を長期間、原則として寛解導入療法開始後2年目の日まで行います。強力な化学療法のみを行い、維持療法を行わないと急性リンパ性白血病の再発が増加します。維持療法は重要な治療の一部です。
移植治療の可能性について
当科では、同種造血幹細胞移植、臍帯血移植などを積極的に行っています。診断時の白血病の性質、化学療法に対する白血病の反応性などの患者さんの病気の状態に応じて、移植治療を提案する可能性があります。
悪性リンパ腫
悪性リンパ腫
悪性リンパ腫は白血球の一種であるリンパ球ががん化して起こる血液がんの総称です。大きく分けるとホジキンリンパ腫と非ホジキンリンパ腫の2つに分けられますが、日本では95%が非ホジキンリンパ腫です。ホジキンリンパ腫、非ホジキンリンパ腫ともに、さらに細かくいくつもの病型に分けられており、全体では数十種類にもなります。それぞれの病型によって進行の速さ、使用する薬剤の種類、治療の効きやすさが異なるため、適切な治療のためには治療前に病型を正しく診断することが重要です。
悪性リンパ腫の症状
最も多い症状が首筋、わきの下、足の付け根などのリンパ節が腫れることです。細菌やウイルス感染による炎症でリンパ節が腫れる場合とは異なり、痛むことはあまりありません。体の表面から触れることが出来る部位以外に胸の中、お腹の中のリンパ節が腫れることもあり、そのため咳が出たりお腹が痛んだりすることもあります。また体重が減る、原因不明の熱が続く、寝汗をかくといった症状もしばしば現れます。
悪性リンパ腫の診断
悪性リンパ腫の診断で最も重要なのは、腫れているリンパ節を手術で切り取り、顕微鏡で詳しく調べる検査です(生検といいます)。体の表面から触れることができるリンパ節であれば、多くの場合局所麻酔を使って外来での検査が可能です。この検査で悪性リンパ腫のどのタイプなのかを決定します。また、治療方針を決める上で、病気の広がり(病期)も重要です。病期を調べるため全身のCTやPET検査を行います。また骨髄の中に病気が入り込んでいないかを調べるための骨髄穿刺および生検も行います。
悪性リンパ腫の治療
悪性リンパ腫は他のがん種に比較して、放射線や抗がん剤が良く効きます。病気の範囲が狭い場合は化学療法(抗がん剤の治療)と放射線の併用療法、病気の範囲が広い場合は化学療法のみで治療を行うことが一般的です。ホジキンリンパ腫ではABVD療法、非ホジキンリンパ腫ではCHOP療法が代表的な化学療法ですが、B細胞リンパ腫の場合はこれにリツキシマブを加えたR-CHOP療法が行われます。病気の種類や病気によって抗がん剤治療の内容、回数は異なりますが、通常は数ヶ月間に渡って治療を行います。最近では外来で抗がん剤治療を行うことも多くなっており、自宅で生活しながら治療が受けられるようになってきました。
悪性リンパ腫の予後
進行はゆるやかでも再発が多く完治しにくいもの、進行は速いが薬が効きやすく完治が期待できるものまでさまざまです。当院では患者さん一人一人の病型や病状に合わせ、最適な治療を心がけています。また多施設共同の臨床試験にも積極的に参加し、患者さんに最新の治療を提供できるよう努めています。
多発性骨髄腫
多発性骨髄腫Multiple Myeloma(MM)
形質細胞が腫瘍化・増殖しMタンパクを分泌、貧血、骨病変、腎障害等の多彩な臨床症状を来す疾患です。中高年に多く、人口の高齢化とともに増加傾向にあります。一般に緩徐な経過を取りますが、治癒は困難であり、それだけに病悩期間が長い疾患でもあります。以前は有効な治療法が少なく造血器腫瘍の中でも地味な存在だった骨髄腫ですが、造血細胞移植の導入、分子標的薬の登場によりここ20年ほどで治療成績が大きく向上し、すっかりHOTな領域となりました。当院でも若年患者には積極的に自家移植を実施、高齢者であっても全身状態が許す限り分子標的薬を含めた多剤併用療法を実施し症状・予後の改善に努めています。また多施設共同の臨床試験にも積極的に参加し、よりよい治療をご提供できるよう心がけています。原因不明の貧血や腎障害、あるいは高タンパク血症など、骨髄腫が疑われる患者さんがおられましたら是非当科にご紹介下さい。多発性骨髄腫は血液細胞の1つである形質細胞が「がん化」して増殖し、種々の症状を引き起こす病気です。形質細胞は白血球の一種であるリンパ球が分化・成熟した細胞で、健康な人の体内では病原菌から体を守る免疫グロブリン(抗体)というタンパク質を作る働きをしています。多発性骨髄腫では、骨の中にある骨髄のあちこちで(多発性)がん化した形質細胞が増殖し、Mタンパクと呼ばれる異常な免疫グロブリンを産生・分泌します。この病気の原因はまだ分かっていませんが、患者の多くは60歳以降の高齢者であり、加齢がリスク因子であることは明らかです。一般には年単位でゆっくりと進行する慢性の経過を辿る病気ですが、個人差があり、急速に進行・悪化する場合もあります。
多発性骨髄腫の症状
最も多い症状は背中や腰の痛みです。多発性骨髄腫は骨を侵すため骨が脆くなり骨折しやすくなるからです。また骨が侵された結果、骨に含まれているカルシウムが血液に溶け出して血中カルシウム濃度が異常に高くなる高カルシウム血症も見られます。貧血による倦怠感、腎機能低下も頻度の高い症状です。この4つの症状は骨髄腫の代表的な症状で、頭文字(CalciumのC、Renal insufficiency=腎障害のR、Anemia=貧血のA、Bone lesion=骨病変のB)をとってCRABと呼ばれます。CRABの他、体の免疫力が低下して感染症にかかりやすくなる、血液中のM蛋白が増えて血液がドロドロになり血行障害を来す過粘稠症候群などの症状も見られます。
骨髄腫の病期
M蛋白の量や、CRAB症状の有無などで決めるDurie&Salmon分類、血清アルブミンとβ2ミクログロブリンの量で決める国際臨床病期分類があります。
骨髄腫の治療
骨髄腫は進行こそゆっくりですが、完治が困難な病気です。したがって治療の目標は病気の進行を抑え、症状を和らげることです。他の血液がんの治療同様、骨髄腫の治療にも化学療法と放射線療法が用いられます。以前はMP療法(メルファランとプレドニゾロンの併用)が標準的治療でしたが、その後新規薬剤が登場し骨髄腫の治療はここ10年で大きく様変わりしています。現在日本で使用できる新規薬剤はボルテゾミブ、レナリドミド、ダラツムマブに加え、再発難治性を含めると使用可能な薬剤が10種類近くまで急増しています。これらの新規薬剤を治療開始早期から積極的に使用することで治療成績が向上することが分かっています。骨髄腫は高齢者に多い病気ですが、その中で比較的年齢が低く、全身状態が良好な患者では自家末梢血幹細胞移植を併用した大量化学療法が標準的な治療として行われます。
造血幹細胞移植
造血幹細胞移植
難治性造血器悪性腫瘍や難治性の再生不良性貧血などに対して、主に治癒をめざして行われる治療法です。当院では急性骨髄性白血病・急性リンパ性白血病・骨髄異形成症候群・悪性リンパ腫・多発性骨髄腫・再生不良性貧血などに対して積極的に造血幹細胞移植を施行しています。造血幹細胞移植は、自分の造血幹細胞を使用する自己移植、兄弟姉妹、骨髄バンク、臍帯血バンクなどから提供していただいた造血幹細胞を使用する同種移植に分かれます。同種移植は、かつては、患者さん年齢上限が、50歳程度と考えられていましたが、移植技術の進歩により、現在は、併存疾患が良くコントロールされ、家族のしっかりした支持が安定して期待できる患者さんでは、70歳でも行うことが出来るようになっています
自己末梢血幹細胞移植について
多くの抗癌剤は使用する量を増やすことによって治療効果が高くなることが知られていますが、多くは骨髄(骨の中にある白血球や赤血球や血小板などの血液細胞を造る工場)に対する毒性のため、一定量以上を使用することができません。そこで自己造血幹細胞(自分の血液のもとになる細胞)を予め採取して保存しておき、大量の抗がん剤による治療後に解凍し、点滴により体に戻すことによってこの骨髄毒性を回避し、大量の抗がん剤の使用が可能となります。これを自己造血幹細胞移植併用大量化学療法と呼びます。
自己末梢血幹細胞移植の実際
自己末梢血幹細胞採取
移植を行うにあたり、まず患者さん自身から造血幹細胞を採取し、冷凍保存する必要があります。抗がん剤治療後の白血球減少から回復する時期、もしくは白血球を増加させる顆粒球コロニー刺激因子(G-CSF)を使用して、血液成分分離装置を用いてゆっくり時間をかけて(通常は3~4時間)血液を循環させ、造血幹細胞を分離採取します。採取された造血幹細胞は、冷凍保存します。9割以上の患者さんで移植に必要な末梢血幹細胞を採取することが可能ですが、一部の患者さんで充分量の末梢血幹細胞が採取できないことがあります。
自己末梢血幹細胞移植併用大量化学療法
末梢血幹細胞採取後の病状や末梢血幹細胞採取状況等により、大量化学療法に移ります。大量の抗がん剤投与を行い悪性腫瘍の根絶を図った後、冷凍保存しておいた自己末梢血幹細胞を解かして、点滴投与します。これを移植といいます。移植後2週間以内に好中球が回復し、その後赤血球および血小板も回復します。
同種造血幹細胞移植について
同種造血幹細胞移植は、造血臓器である骨髄の欠陥に基づく白血病などの難治性疾患、もしくは造血器疾患以外の悪性腫瘍を治療するために用いられます。 レシピエント(ホスト)である患者の骨髄を正常ドナーの造血幹細胞で置き換える置換療法です。同種造血幹細胞移植は他の臓器移植(腎、心、肺、肝臓など)とは大きく異なり、移植されるのは造血幹細胞を含む骨髄液、末梢血幹細胞、もしくは臍帯血であり、移植は、実際は骨髄液や末梢血幹細胞の輸注です。骨髄液や末梢血幹細胞には、造血幹細胞だけでなく免疫担当細胞であるリンパ球も含まれるため、移植片拒絶(graft rejection)を免れても、移植片対宿主病(graft versus host disease: GVHD)が生じる可能性があります。生着したドナー由来造血幹細胞は、レシピエントの骨髄で分化増殖、自己複製を維持し造血組織を再構築されます。生着後は免疫系もドナー由来の造血幹細胞から分化した免疫担当細胞によって再構築されるので、固形臓器移植後と異なり長期間の免疫抑制療法が不要となることがあります。
同種造血幹細胞移植の実際
ドナーとしては、原則的にHLA-A, -B, -DRが遺伝的に一致する同胞が選択されます。HLA適合ドナーが得られない場合は骨髄バンクや臍帯血バンクを介した非血縁HLA適合ドナー、場合によってはHLAが完全には一致していない血縁ドナーからの移植が可能です。移植前治療の目的は、移植片拒絶を防止することですが、白血病など悪性腫瘍患者の場合はレシピエント内の残存腫瘍細胞を根絶する目的も加わり、強力な化学療法、放射線化学療法が実施されます。具体的には、フルダラビン、シクロフォスファミド、ブスルファンなどの抗がん剤や全身放射線照射などが用いられます。移植前治療終了後、ドナーからの造血幹細胞を点滴します。移植後は急性GVHD予防のためにメソトレキサート(MTX)、シクロスポリン(CyA)、タクロリムス(FK506)、などによる免疫抑制療法を原則的に6~12ヶ月施行します。
悪性腫瘍の治療
悪性腫瘍の治療としては、移植前治療の大量放射線化学療法による抗腫瘍効果移植後のドナー由来のリンパ球が悪性腫瘍を攻撃する免疫学的効果の二つの作用があります。移植をしない抗癌剤治療よりも抗腫瘍効果は高いと考えられますが、反面、種々の副作用もあり、移植特有の合併症の克服が重要な問題です。移植中は、精神的および肉体的に種々の負担がかかります。これを軽減するために、緩和ケアやリハビリテーションを積極的に行います。
慢性骨髄性白血
慢性骨髄性白血
慢性骨髄性白血病は造血幹細胞の腫瘍性疾患で9番と22番染色体の相互転座によって生じるフィラデルフィア(Ph)染色体を形成しc-abl遺伝子とbcr遺伝子が融合しBCR/ABLキメラ蛋白が産生されることによって様々な細胞内シグナルが活性化することによって生じる著明な白血球増加を特徴とします。適切な治療がなされなければ慢性期(3-5年)、移行期(3-9ヶ月)、急性期(数か月)へ進展し、予後不良の疾患でした。多くは無症状ですが、経過の進行と共に脾腫や腹部膨満感、全身倦怠感、発熱、体重減少、皮膚瘙痒感、胃潰瘍などを呈します。診断は採血、骨髄検査を行いフィラデルフィア染色体やBCR-ABL1 融合mRNAを検出することによって行います。
慢性骨髄性白血病の治療
慢性骨髄性白血病の治療は、優れた薬剤の出現で大きく進歩しています。治療は禁忌がなければ第一選択はチロシンキナーゼ阻害剤で、European LeukemiaNetの基準を参考に末梢血中BCR-ABL1 融合mRNAの値をモニターします。適切に治療を継続している患者さんは、病気を発症する前と同様の生活を長期間送ることが可能となり、慢性期で薬物治療を開始する患者さんが、この病気で亡くなられることはほとんどありません。移行期、および急性期の患者さんの治療は、薬物療法、同種造血幹細胞移植などを必要とし、現在でも予後不良です。
慢性リンパ性白血病
慢性リンパ性白血病 Chronic Lymphocytic Leukemia(CLL)
慢性リンパ性白血病(chronic lymphocytic leukemia:CLL)は欧米では全白血病の30%を占めますが、本邦では3%とまれな疾患です。成熟したリンパ球(B細胞性)が、緩徐に増加していきます。無症状で健診などで白血球増多を指摘されて診断がつく場合が多いですが、全身倦怠感、リンパ節腫脹、発熱、体重減少、盗汗、貧血などが、初発症状のこともあります。採血や骨髄検査を行い表面抗原検査、染色体検査、遺伝子検査によって診断と病気の悪性度の評価を行います。
慢性リンパ性白血病の治療
病気は、白血病細胞の増加のみ、リンパ節腫大や肝臓・脾臓の腫れ、貧血や血小板減少など正常な造血の抑制、と進行していきます。慢性リンパ性白血病の病期分類としてはRai分類、Binet分類が使用されています。IgVH体細胞突然変異陰性、ZAP-70の発現、CD38の発現、リンパ球倍化時間、染色体異常(17p-,11q-)などが予後不良因子となっています。多くは緩徐な経過を示すため、治療関連死亡を避けるべく治療開始基準を参考に慎重に治療法を選択しなければなりません。治療法はプリンアナログ製剤(フルダラビン酸エステル)や抗体治療(リツキシマブ)などが中心として使用されますが、海外では様々な薬剤(Alemtuzumab、Ofatumumab、Burton tyrosine kinase阻害剤など)の有効性が示されていて今後国内での採用が期待されます。
血栓症
血栓症
人類の進化の過程は出血との戦いでもありました。その過程で我々はオーバースペックともいえる高度な止血・凝固能を獲得してきましたが、事故にでも遭わない限り出血の危険に晒されることがない現代の社会では、その高い止血能がむしろ仇となり血栓症を招くことがあります。当科は初代教授・岡村孝先生のご専門が凝固・線溶異常であったこともあり、造血器悪性腫瘍のみならず、血栓症の臨床にも豊富な経験を有しています。臨床的に血栓症が疑われる、あるいは血液凝固系検査で異常を認めた場合には是非当科にご紹介下さい。
血栓症の原因
血液が固まらないようにする働きをもつタンパク質(凝固阻止因子といいます)の量が生まれつき少ない、あるいは働きが悪い場合に血栓症が起こりやすくなります。また、血管の内側を覆っている血管内皮細胞にも血液が固まらないようにする働きがあり、動脈硬化や血管炎などにより内皮細胞が障害されると血栓ができやすくなります。病気で長期間ベッドの上で横になっている状態や、車や飛行機の中で長時間同じ姿勢でいる状態では血液の流れが滞るため、血が固まりやすくなります(いわゆるエコノミークラス症候群)。経口避妊薬の内服、抗リン脂質抗体症候群などの自己免疫疾患も血栓症の原因になります。
血栓症の症状
血栓ができる場所によって症状が異なります。最も多いのは足の太い静脈の血栓(下肢深部静脈血栓症)で、足のむくみ、痛みといった症状が現れます。また足の血栓の一部がちぎれ、血液の流れに乗って肺に運ばれ、肺の血管を詰まらせてしまうことがあり(肺血栓塞栓症)、胸の痛みや呼吸困難が起こります。
血栓症の治療
血管の中の詰まりを取り除くため、血栓を溶かす薬の投与や外科的手術が行われます。新たな血栓ができないように血液を固まりにくくする薬(ワーファリンなどの抗凝固剤、アスピリンなどの抗血小板剤)も使用されます。血栓症の原因となる別の病気(基礎疾患)がある場合にはその病気に対する治療も必要です。
無菌病棟
東棟14階病棟(血液・腫瘍内科)は、病床数が40床(個室12床,4床室28床)で病棟すべてが無菌病棟(手術室と同等の空調設備を備えた管理)です。そのため易感染状態の患者さんが治療しながら日常生活を安心して送れるようになっています。

チーム医療
一週間に一回,多職種カンファレンスの場を設け,医師,看護師,薬剤師,地域連携,緩和ケアチーム,リハビリチーム,栄養部を交え,個々の患者さんについて問題を提示し,治療方針についての議論に留まらず,退院後も患者さんが安心して生活できるようにするにはどうすればいいか,入院中に必要なサポートは何か,含め,より良い医療を目指しています.
HCTコーディネーター
当科では,年間30例~40例程度の移植患者さんに対して,よりスムーズに移植治療のセッティングができるようにHCTコーディネーターの育成を行っています.将来的には,HCTコーディネーター主体で移植治療の準備,移植後のサポートをより充実させていきます.
